Краснуха: как ее распознать и чем она опасна

Краснуха – одна из самых заразных инфекций, которой болеют не только дети, но и взрослые. Как правило, краснуха протекает легко – после недолгого недомогания обычно наступает выздоровление. Но есть ряд случаев, когда последствия перенесенной краснухи могут быть фатальными. О том, что это за болезнь, как ее распознать, лечить и как можно ее избежать, рассказывает врач-хирург Светлана Левченко (Институт общей и неотложной хирургии им. В.Т. Зайцева НАМН Украины).

Возбудитель и пути передачи краснухи
Возбудителем краснухи является вирус, который внедряется в клетки слизистых оболочек верхних дыхательных путей, поражает лимфоузлы и кожу. Вирус краснухи способен поражать нервную ткань, а также разрушать и склеивать между собой эритроциты. При этом вне тела человека вирус быстро погибает: он чувствителен к высыханию, воздействию ультрафиолетовых лучей, к дезинфицирующим средствам.
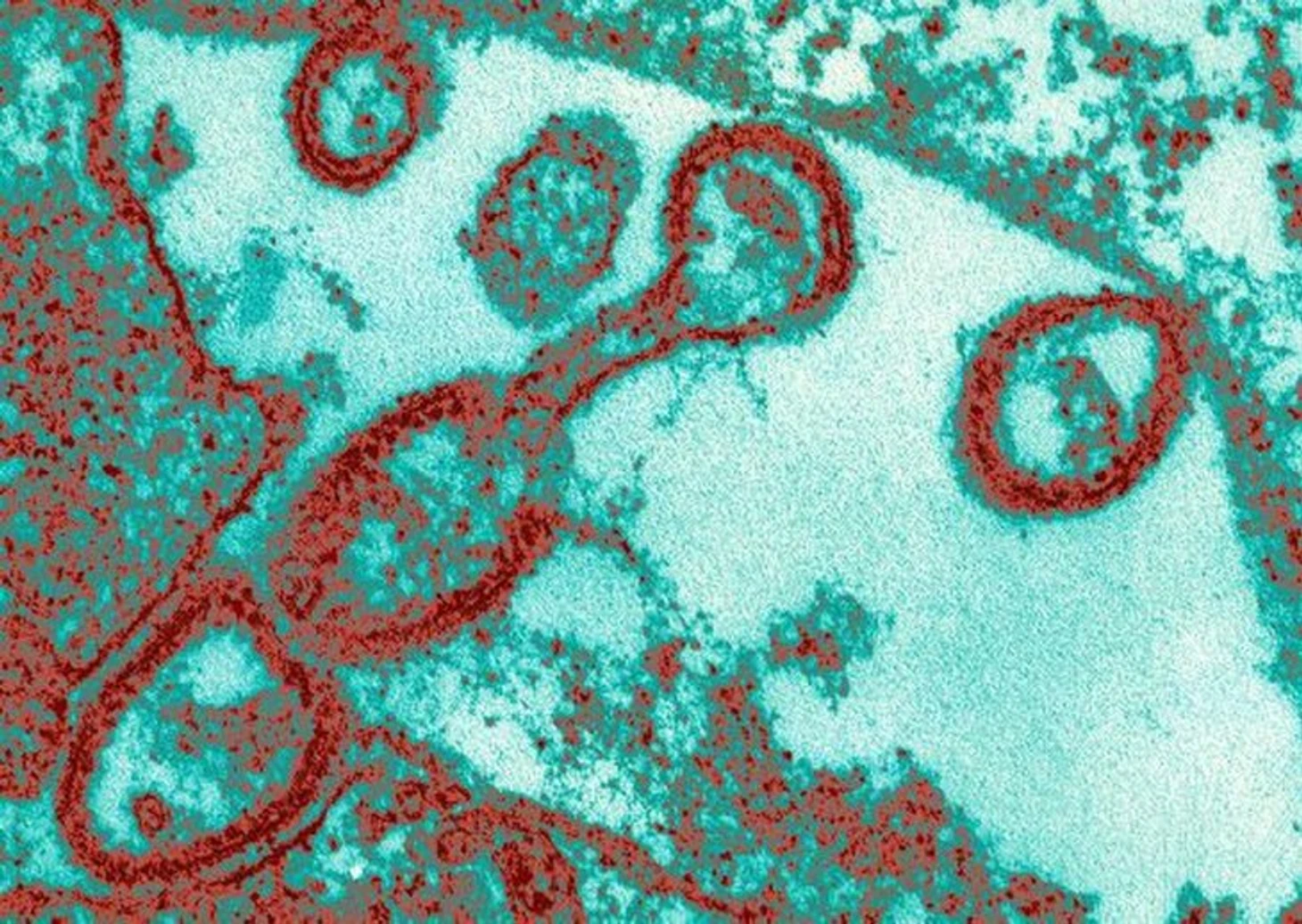
Краснуха передается только от человека к человеку: от инфицированного человека к здоровому воздушно-капельным путем или от инфицированной матери к плоду через плаценту.
Кто может заболеть краснухой
Краснуха по праву считается «детской» инфекцией, потому что болеют ею в основном дети. В детском и подростковом возрасте болезнь протекает легко. В последние годы все чаще болезнь стала встречаться у взрослых – это связано с отказами от прививок. Дело в том, что прививка от краснухи входит в комплексную вакцину от кори, краснухи и паротита, на которую в 90-е годы обрушились несправедливые обвинения в том, что она вызывает аутизм (подробнее о крупнейшей медицинской фальсификации ХХ века и последующем разоблачении ее создателя Эндрю Уэйкфилда можно прочесть здесь). Из-за этого доверие к вакцинации было существенно подорвано и многие дети не получили нужные им прививки. Сейчас эти дети уже выросли и иммунитета к краснухе не имеют, из-за чего все чаще регистрируются случаи заболевания среди взрослых, причем у них болезнь протекает гораздо тяжелее, чем у детей.
Почему взрослые болеют тяжелее? Детская иммунная система незрелая, но более «подвижная», быстро отвечающая на различные внешние угрозы. Иммунитет взрослого уже встретился за свою жизнь со многими инфекционными угрозами, но, если человек не был ранее привит, заготовленного заранее набора антител к вирусу у него нет, а иммунный ответ снижен. Из-за этого нейтрализация вируса краснухи у взрослого происходит медленнее, а болезнь протекает тяжелее.
Как проявляется краснуха
Как и большинство инфекционных болезней, краснуха имеет инкубационный период – временной промежуток с момента вторжения вируса в организм через слизистые носоглотки до первых симптомов заболевания, в течение которого вирус активно размножается в лимфоузлах, но себя не проявляет. Для краснухи этот период составляет 11–24 дня, у взрослых он обычно длиннее, чем у детей.
После инкубационного периода вирус попадает в кровь и появляются характерные симптомы краснухи.
Общее недомогание – группа симптомов, развивающихся вследствие интоксикации организма продуктами жизнедеятельности вирусов. К ним относятся слабость, умеренные головные боли, нарушения сна и аппетита, умеренные боли в мышцах и суставах, повышение температуры до 37,1–38 °C. Обычно общие симптомы выражены слабо и значительного дискомфорта не вызывают, хотя у взрослых или детей с ослабленным иммунитетом могут отмечаться значительное повышение температуры, выраженная слабость и головные боли.
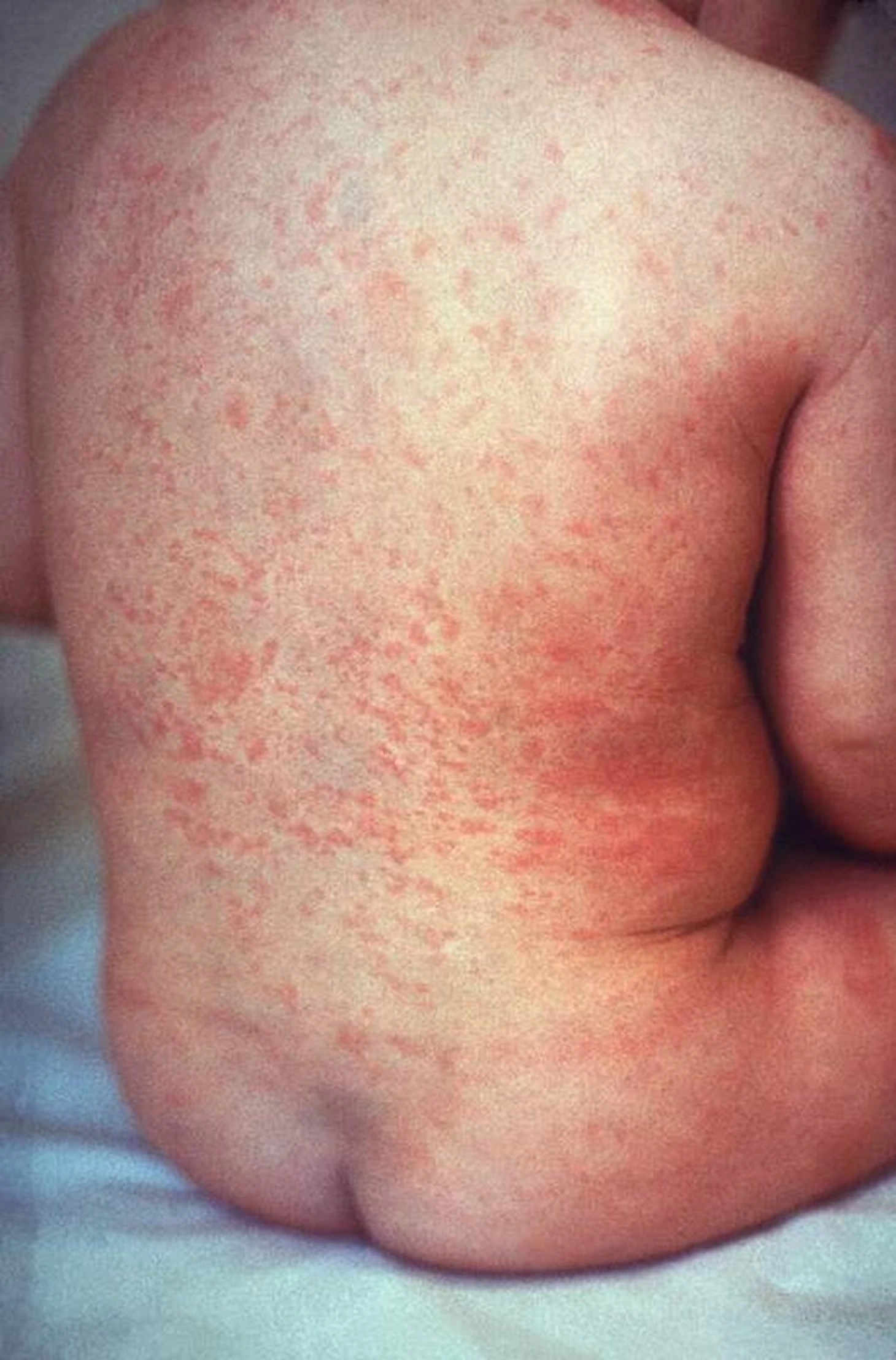
Высыпания появляются уже спустя 24–48 часов после окончания инкубационного периода, причем с момента появления сыпи признаки общего недомогания обычно становятся более выраженными.
Сыпь на коже при краснухе – небольшие бледно-розовые пятнышки, которые могут появляться на всей поверхности тела, кроме ладоней и подошв. Пятнышки могут сгущаться на лице в виде характерного рисунка «крыльев бабочки» по бокам от носа, на плечах и локтевых сгибах. Сыпь не зудит, самостоятельно и бесследно (без шелушения, остаточных пигментных пятен) проходит в течение 3–4 дней, в редких случаях сохраняется до недели.
Также в области мягкого неба могут обнаруживаться небольшие бледно-розовые пятнышки, слизистая ротоглотки часто отечная, покрасневшая.
Поражение лимфатических узлов – одним из характерных признаков краснухи является увеличение затылочных, заднешейных и околоушных лимфоузлов. Лимфоузлы можно прощупать под кожей, они практически безболезненны, кожа над ними не изменена.
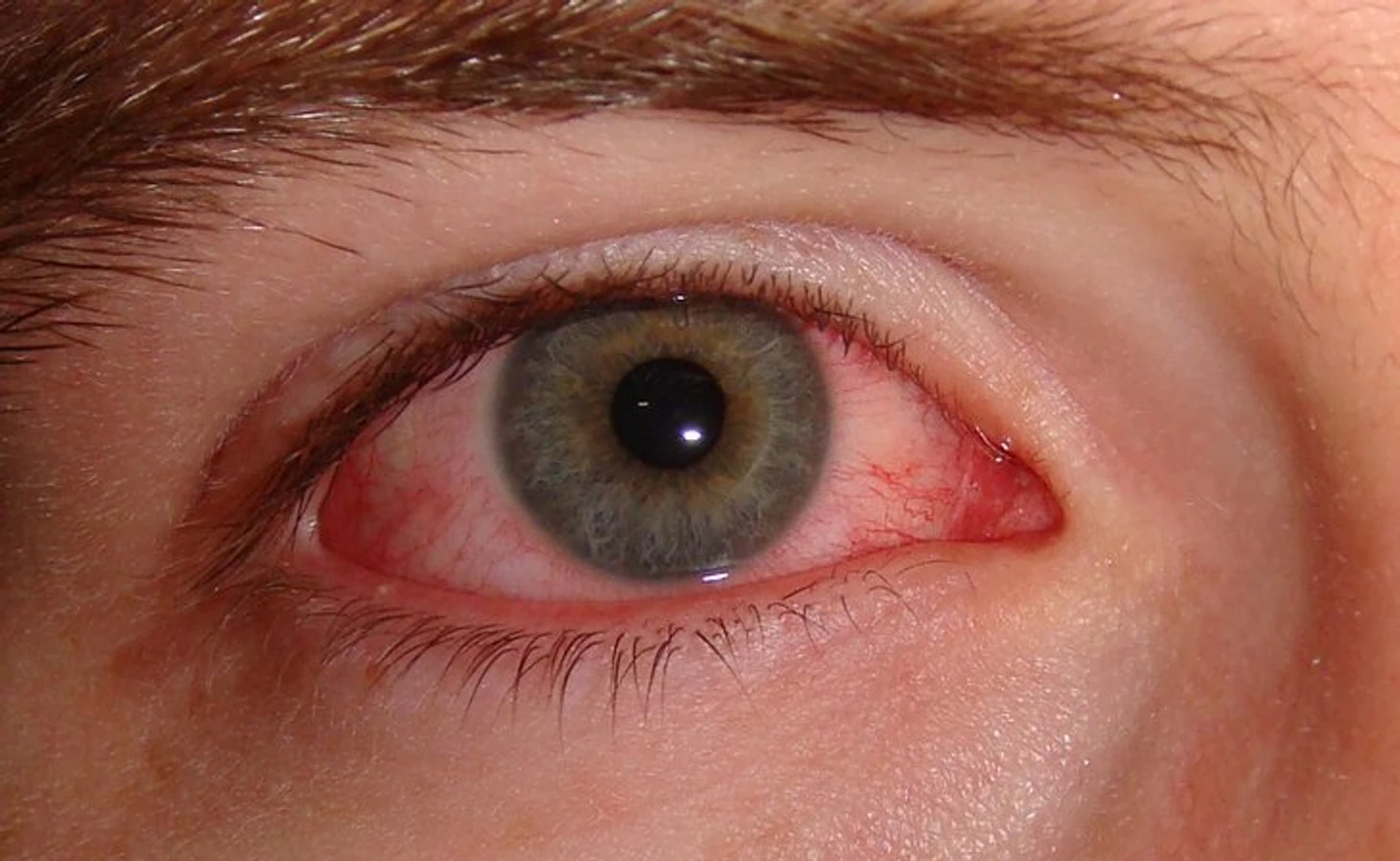
Конъюнктивит – одним из частых признаков краснухи является незначительное воспаление слизистой оболочки глаз, которое проявляется покраснением глаз, иногда умеренным слезотечением, зудом.
Поражение дыхательных путей – при краснухе может беспокоить небольшой насморк, заложенность носа, першение в горле, сухой кашель.
Увеличение печени и селезенки – непостоянный симптом, проходит самостоятельно и без последствий.
Симптомы краснухи у взрослых и детей одни и те же, отличаются только выраженность и длительность проявлений болезни: взрослые обычно болеют дольше и тяжелее, чем дети.
Заразным человек становится начиная с последней недели инкубационного периода и может заражать окружающих еще неделю после появления сыпи. Больные атипичной и бессимптомной формой краснухи тоже заразны.
Какие формы краснухи бывают
В зависимости от симптомов болезни выделяют:
типичную форму – для нее характерны стандартные проявления краснухи, в первую очередь высыпания на коже;
атипичную форму – присутствуют симптомы краснухи, в том числе увеличение лимфоузлов, но высыпаний на коже нет;
бессимптомную форму – заболевание никак себя не проявляет, поставить диагноз можно только путем выявления антител в крови.
Кроме того, выделяют три степени тяжести краснухи: легкая, средняя и тяжелая.
Какие осложнения вызывает краснуха
В большинстве случаев краснуха протекает легко, но иногда, особенно у взрослых или у детей с ослабленным иммунитетом, возможно развитие осложнений. К ним относятся:
Краснушная артропатия – воспалительное поражение суставов, которое может возникнуть через 1–2 дня после того, как исчезнет кожная сыпь. Воспаление длится 5–10 дней, сопровождается болезненностью и отечностью пораженных суставов, после чего обычно проходит самостоятельно и бесследно.
Тромбоцитопеническая пурпура – появление на коже крупных кровоподтеков. Иногда сопровождается появлением крови в моче и кровоточивостью слизистых, что связано с резким снижением уровня тромбоцитов в крови. Проходит самостоятельно.
Краснушный энцефалит, менингоэнцефалит – воспаление оболочек головного мозга, сопровождается характерной неврологической симптоматикой: судорогами, болями в голове, спутанностью сознания . Возможна кома. Требует немедленной госпитализации и лечения в стационаре.
Краснуха во время беременности: чем она опасна
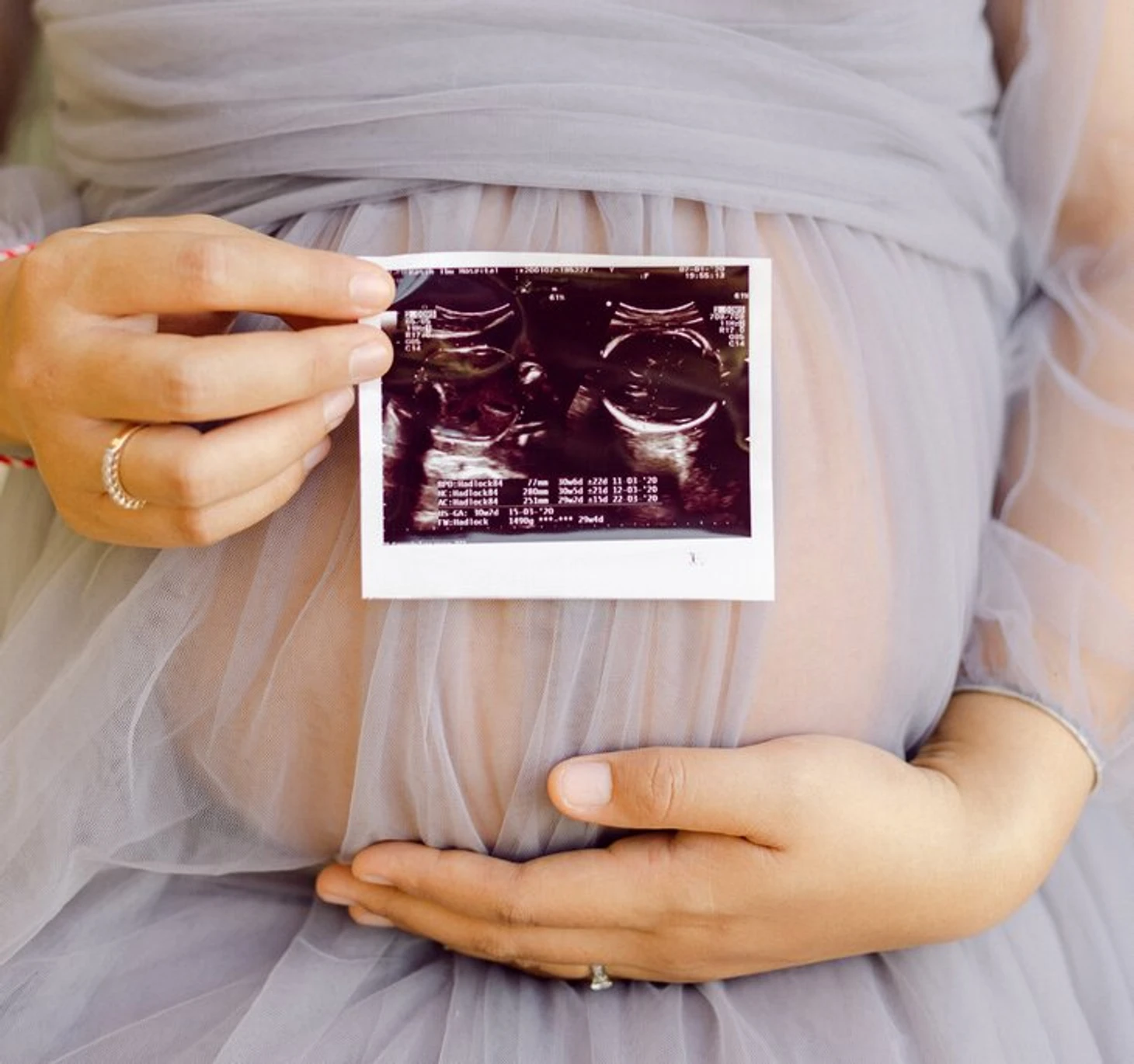
В целом краснуха – «детская» болезнь, которая переносится легко и редко приводит к осложнениям. Но есть случай, когда последствия такой болезни могут быть фатальными – беременность, если у женщины нет иммунитета к краснухе. Для жизни и здоровья будущей мамы эта инфекция не опасна, но вирус поражает сосуды плаценты и вызывает проблемы с кровоснабжением плода, провоцирует синдром врожденной краснухи (СВК).
Следствием СВК могут быть внутриутробная гибель плода, выкидыш, а также появление на свет ребенка с врожденными дефектами, к которым относятся:
пороки сердца;
патологии глаз, например ретинопатия (поражение сетчатки), косоглазие, катаракта (помутнение хрусталика), микрофтальмия (уменьшение глазных яблок в размерах с их атрофией), глаукома (повышение внутриглазного давления);
снижение остроты слуха вплоть до глухоты;
патологии головного мозга, например микроцефалия (уменьшение головного мозга в размерах), менингоэнцефалит (воспаление твердой и мягкой оболочек мозга).
Также СВК может иметь отдаленные последствия: приводить к поздней потере слуха, умственной отсталости, нарушениям поведения, сахарному диабету и другим эндокринологическим патологиям. В некоторых случаях СВК проявляется в виде врожденных иммунодефицитов.
По данным Всемирной организации здравоохранения (ВОЗ), риск тяжелого поражения или гибели плода при заболевании беременной краснухой в первые 8–10 недель беременности составляет 90%.
Как выявить краснуху
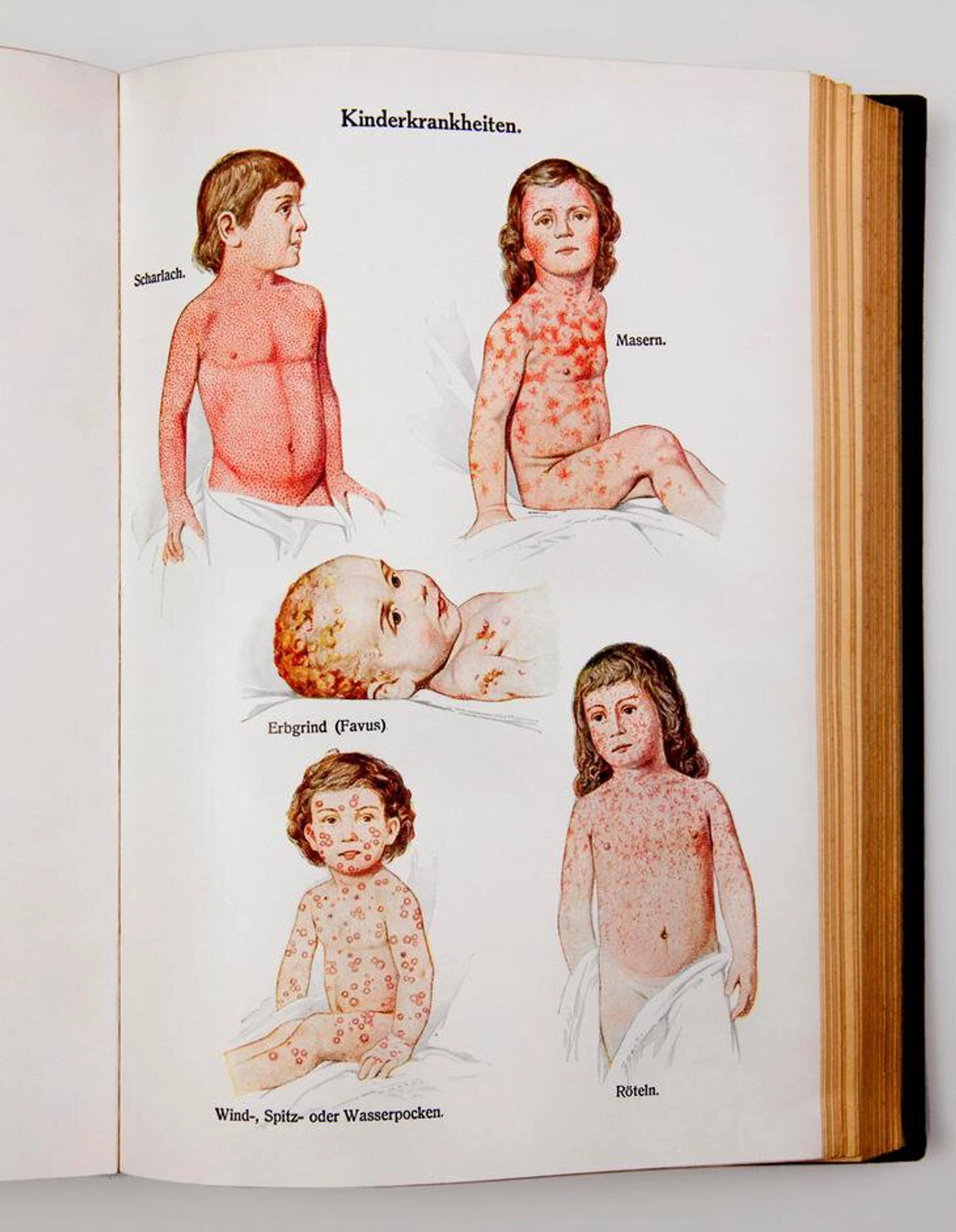
При подозрении на краснуху следует обратиться к врачу-педиатру, если заболел ребенок, или к терапевту, если болен взрослый. Диагноз «краснуха» предварительно ставится на основании внешнего осмотра больного, подтверждается лабораторной диагностикой: с помощью иммуноферментного анализа (ИФА) для определения антител к вирусу или методом полимеразной цепной реакции (ПЦР) для обнаружения генетического материала вируса краснухи в крови больного. Также возможен анализ методом ПЦР мочи, спинномозговой жидкости, отделяемого из носоглотки. При атипичной и бессимптомной краснухе лабораторная диагностика является единственным способом выявить заболевание.
При тяжелом течении болезни врач может назначить клинические анализы крови, мочи, биохимический анализ крови для контроля за состоянием организма.
Беременным женщинам, имевшим контакт с больным краснухой и не имеющим иммунитета к ней (не привитым и не болевшим ранее), нужно в обязательно порядке сдать анализ на антитела к вирусу, даже если проявлений болезни у них не отмечается.
Как лечить краснуху
Специфического лечения краснухи нет. Болезнь, протекающая в легкой форме, обычно не требует лечения вообще – достаточно соблюдать полупостельный режим, есть легкую, богатую витаминами пищу и пить достаточное количество воды. При повышении температуры выше 38 °C можно принять жаропонижающее.
Тяжелые формы краснухи и ее осложнения лечат симптоматически в зависимости от проявлений. Лечение назначает врач.
Как избежать заражения краснухой
Единственным эффективным способом предотвращения заболевания является вакцинопрофилактика. Вакцина от краснухи может быть монокомпонентной или входить в состав поликомпонентного препарата: например, в нашей стране применяется комбинированная вакцина КПК, которая включает в себя вакцины от кори, краснухи и паротита. Вакцинация проводится в возрасте 12–18 месяцев, ревакцинация – в 6–14 лет. Иммунитет после прививки от краснухи сохраняется на протяжении 15–20 лет, у многих – пожизненно. Также пожизненный или долговременный иммунитет развивается после перенесенной болезни.
Учитывая то, что болезнь очень опасна для плода, женщинам, планирующим беременность, рекомендуется заранее проверить наличие иммунитета к краснухе и при его отсутствии сделать профилактическую прививку. Во время беременности прививку делать нельзя.
Узнайте больше о том, как инфекции влияют на ваше здоровье и как их предотвратить:
Полиомиелит: что это за болезнь, болеют ли сегодня полиомиелитом, симптомы и лечение
Скандал вокруг прививки от кори. Как «исследование» доктора-мошенника стало причиной тысяч смертей
Вирус Эпштейна-Барр: что это такое, симптомы у взрослых и детей, лечение, способы передачи
Фото: globallookpress.com/imagebroker/Ulrich Niehoff, Custom Medical Stock Photo, H.-D. Falkenstein/imageBROKER.com; pexels.com/Ngakan; ru.wikipedia.org






